En empruntant le périphérique parisien en début de matinée, on est en droit de se poser la question quant à savoir si ce confinement version « light » peut être d’un quelconque effet dans l’optique de limiter la circulation du virus tant le nombre de personnes sur les routes ne semble pas avoir diminué depuis l’annonce faite par notre gouvernement le 30 octobre dernier, invitant la population a, autant que faire se peut, rester chez elle. Pendant ce temps, les hôpitaux suffoquent sous un nombre de patients Covid 19 toujours plus important. Baptiste, qui travaille aux urgences d’un hôpital du Sud de la France, nous livre son point de vue sur une deuxième vague qui prend des allures de raz-de-marée.
« Il faut demander à Monsieur Véran et à ses prédécesseurs la raison pour laquelle les hôpitaux en France aujourd’hui ne comptent qu’à peine 6000 lits de réanimation ! »
Cette seconde vague de la Covid, on la sentait arriver depuis l’été mais avez-vous été surpris par son ampleur ?
J’ai en effet été surpris, même si l’on avait quelque peu anticipé la chose du fait que la progression du virus s’est faite de manière modérée. Nous avons eu quelques cas pendant la période estivale puis, dans le courant du mois d’octobre, s’est produite une accélération qui, effectivement, s’est largement majorée ces dix derniers jours.
Pensez-vous que le déconfinement, invitant les gens à massivement partir en vacances estivales en hexagone pour relancer le secteur du tourisme, a été quelque peu trop laxiste dans sa gestion ?
Je ne suis pas certain qu’il était possible de bien gérer un déconfinement et je ne vais donc pas tirer à boulets rouges sur nos autorités, sachant pertinemment qu’il fallait, en période estivale, ménager la chèvre et le chou entre la santé et l’économie. Après, je vous avoue que j’étais très inquiet même si j’espérais que le port du masque, la distanciation pouvaient être susceptibles de limiter la propagation du virus. Cet été, bien sûr, travaillant dans le Sud de la France, j’ai vu une forte population arriver pour les vacances et ce brassage ne pouvait que signifier une reprise de l’épidémie au mois de septembre. Bien sûr, à l’issu de ce premier confinement que beaucoup ont très mal vécu, les gens avaient besoin de respirer, d’aller chercher le grand air, le soleil, se revoir, partager. Alors oui, aujourd’hui on paye un peu les pots cassés de ce déconfinement quelque peu brutal mais y avait-il réellement d’autres solutions ?
On est aujourd’hui dans un confinement disons « light ». Pensez-vous qu’avec les entreprises, les écoles, les banques ouvertes, on puisse sincèrement endiguer l’épidémie et espérer pouvoir passer des fêtes de Noël en famille ?
Je suis d’accord qu’il s’agit aujourd’hui d’un confinement que l’on peut qualifier de « light » et je dois avouer que je m’attendais à quelque chose de plus restrictif. Si je devais me centrer sur le monde de l’hôpital, je dirais qu’un confinement à la hauteur de ce qu’avait été le premier aurait été l’idéal. Là, on doit encore attendre une semaine pour savoir si les premiers effets de ce confinement « light » commenceront à se faire sentir avec un éventuel ralentissement de la propagation du virus. Actuellement, lorsque je me rends au travail, même si nos routes ne ressemblent fort heureusement pas au périphérique parisien, je ne vois pas une grande modification au niveau du flux de population. Après j’espère que l’incitation au télétravail et la limitation des échanges inter régionaux porteront leurs fruits. Concernant le fait de passer les fêtes de fin d’année en famille, franchement c’est l’inconnu. Même s’il n’existe pas de solution miracle, un confinement plus strict pendant quelques semaines avant de passer ensuite à un confinement « light » comme c’est le cas actuellement aurait peut-être permis d’être plus optimiste sur d’éventuelles réunions de famille à Noël. En l’état, ça paraît quand même compliqué à envisager.

Au sein de votre hôpital constatez-vous un nombre de cas croissant à mesure que les jours passent ?
Lors de la première vague, nous n’étions pas du tout au niveau de ce qui pouvait se passer en Ile-de-France ou bien encore dans le Nord où, dans ces régions, les services de réanimation étaient surchargés. Dans le Sud, même si cela a été compliqué pour les équipes médicales, on peut dire que le nombre de cas Covid a été relativement croissant, avec un plateau qui nous a permis d’absorber, au sein de nos hôpitaux, les cas les plus graves sans être en flux tendu. Nous nous étions organisés également en amont avec l’arrêt de beaucoup d’activités et la déprogrammation des actes chirurgicaux non urgents. Nous sommes donc parvenus à absorber cette première vague de patients beaucoup plus aisément que ce n’est le cas actuellement où l’on est dans le flou, incapables de prédire ce que vont nous réserver les prochains jours en raison d’une accélération brutale du nombre de personnes contaminées. Depuis environ une semaine, les cas augmentent énormément et nous espérons arriver prochainement à un plateau sinon la situation va forcément devenir critique.
Cette deuxième vague se produisant en période automnale, je suppose que vous avez forcément plus de patients aux urgences que ce n’était le cas au printemps, lors de la première vague. Aux urgences, entre cas Covid et urgences disons habituelles, comment parvenez-vous à gérer le flux quotidien ?
La grosse difficulté chez nous, aux urgences, est de diriger les gens vers une filière respiratoire ou suspicion Covid car, en cette période, beaucoup de patients viennent avec des problèmes respiratoires sans pour autant être positifs à la Covid. Cette suspicion fait qu’avant le résultat du test, nous devons installer ces patients dans des chambres isolées ce qui demande une organisation très particulière. Cela est en effet inhérent à la saison pré hivernale par rapport au printemps où ce type de pathologies respiratoires sont de fait beaucoup moins fréquentes.
Si le nombre de cas semble plus important que lors de la première vague, on a quand même l’impression qu’en réanimation, le virus, mieux connu, est traité plus efficacement et que les malades même gravement atteints ont plus de chance de s’en sortir ?!
C’est vrai. Aujourd’hui, les patients Covid, même en détresse respiratoire, sont intubés beaucoup moins prématurément que lors que la première vague. L’intubation est quelque chose de très lourd et extuber les patients s’avéraient compliqué avec parfois des séquelles. De plus, intubés, les personnes restaient plus longtemps en réanimation et donc monopolisaient des lits pendant une longue durée. Désormais, on privilégie des soins avec une oxygénothérapie haut débit qui s’avère efficace et permet de minorer le temps de passage en réanimation. Après, se pose le problème, en fonction du nombre de cas graves, de la saturation des lits de réanimation. Même si les patients y restent moins longtemps, leur nombre ne cessant de croître, on peut se retrouver face à un problème de places.

Lors de la première vague pandémique, on parlait de 4000 lits de réanimation qui, aujourd’hui, devraient être poussés à 7000 ou 8000 pour les hôpitaux publics. Comment expliquer que notre pays de près de 70 millions d’habitants ne compte que si peu de lits de réanimation ?
Il faut demander à Monsieur Véran et à ses prédécesseurs la raison pour laquelle les hôpitaux en France aujourd’hui ne comptent qu’à peine 6000 lits de réanimation ! Au-delà de cette problématique, on est en droit de se poser la question sur le nombre insuffisant de personnels médicaux et paramédicaux ! À effectif constant, plus on ouvre de lits de réanimation pour assumer l’activité courante et moins on n’aura de personnel pour toutes les autres activités qui sont déjà en flux tendus. Il faut donc là entrer dans un savant équilibre qui s’avère souvent bien précaire. On espère que cette capacité à augmenter nos capacités en lits de réanimation sera donc suffisante pour accueillir tous les patients graves lors de cette deuxième vague avec l’effort constant qui est demandé au personnel soignant.
Vous travaillez dans un hôpital public. Lors de la première vague, de nombreuses places avaient été libérées dans des cliniques privées alors que d’autres cliniques avaient été mises en sommeil et pourtant, on envoyait des cas Covid gravement touchés, dans des pays étrangers ou dans d’autres départements que ceux dans lesquels ils avaient été hospitalisés. On a la triste impression qu’entre public et privé, même face à l’urgence, le courant ne passe pas !
Ce sont des modes de fonctionnement anciens et il y a peut-être effectivement, dans le secteur hospitalier, un manque de porosité entre le public et le privé. Après, la question demeure compliquée dans le sens où la gravité de l’état de certains patients nous empêche de les ventiler sur le secteur privé qui n’a pas toujours les structures nécessaires adaptées pour les accueillir. Il y a, il ne faut pas se mentir, beaucoup plus de moyens en termes de plateaux techniques, de capacités de réanimation pour ces patients graves dans le secteur public.
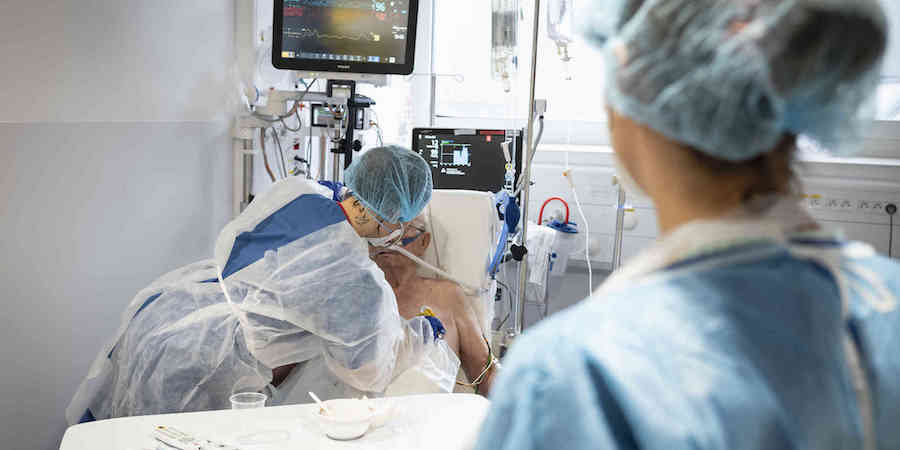
Le personnel soignant a été durement mis à l’épreuve depuis le mois de mars. Face au manque de reconnaissance salariale, entre autres, sentez-vous chez vous comme chez certains de vos collègues une vraie lassitude avec, pour certains, une volonté de changer de carrière professionnelle ?
Déjà, en temps normal, la durée de la carrière d’une infirmière par exemple est relativement courte du fait de la fatigue engendrée par le travail ou les conditions salariales, je vous l’accorde, peu attractives. S’installe encore plus depuis cette première vague de la Covid 19, une réelle lassitude du personnel soignant qui n’a pas une seule seconde pour souffler. Cette tension va certainement faire que certains vont choisir une carrière encore plus courte ou se tourneront effectivement vers un autre domaine professionnel.
Cette crise de la Covid, c’est aussi la mise en lumière du flagrant manque de moyens dont pâtit le secteur de la santé dans notre pays ?!
Je suis tout à fait d’accord. On fait face tout autant à un manque de moyens financiers qu’un manque de personnel d’ailleurs. Nous sommes souvent rappelés pendant nos vacances ou alors devons en permanence nous adapter à des modifications de plannings. On nous demande sans cesse des efforts sans qu’aucune reconnaissance ne soit au rendez-vous. Le gouvernement a promis plus de moyens mais cela ne sera sûrement pas suffisant pour pouvoir fidéliser du personnel ou bien encore ouvrir davantage de lits.
Si l’on vous donnait dix minutes avec le ministre de la santé Olivier Véran, quel message voudriez-vous lui faire passer ?
Ce que j’aimerais dire à Monsieur Véran, c’est un peu ce qui a été relayé ces derniers temps par nombre de personnels soignants. Nous assurer une reconnaissance dont on manque cruellement aujourd’hui. Une reconnaissance sur le plan salarial car, au regard des nombreuses contraintes qui sont les nôtres, nous ne sommes en rien valorisés. Nous avons l’impression que le manque de moyens nous oblige à faire un travail parfois pas totalement abouti et cela est très frustrant et conduit inexorablement à une réelle démotivation des troupes qui, pourtant, se donnent corps et âme pour sauver des vies. Oui, on prodigue des soins, essentiellement techniques, mais le relationnel qui est le cœur même de notre métier est parfois oublié du fait de cette charge de travail extrêmement lourde que l’on doit absorber en permanence. Ce sont tous ces facteurs qui, cumulés, écourtent des carrières. Les moyens financiers mis pour la santé dans notre pays sont clairement insuffisants et doivent absolument être majorés si, à l’avenir, on veut pouvoir gérer correctement de nouvelles crises.



